Dopo aver superato ben 4 studi clinici, disco verde dalle Agenzie regolatorie - prima quella europea (EMA) e, questi giorni, anche quella americana (FDA) – per un nuovo farmaco, un anticorpo monoclonale completamente umano anti-FGF23, per il trattamento di pazienti affetti da ipofosfatemia legata all’X (XLH). Si tratta di una forma di rachitismo, di origine genetica, contraddistinta da bassi livelli plasmatici di fosforo. Nei bambini questo porta ad uno sviluppo scheletrico deficitario con deformità a carico degli arti inferiori, dolori alle ossea e alle articolazioni, ritardo della crescita e problemi dentali e, negli adulti, problemi di mineralizzazione ossea e perdita dell’udito.
Rachitismo ipofosfatemico legato all'X
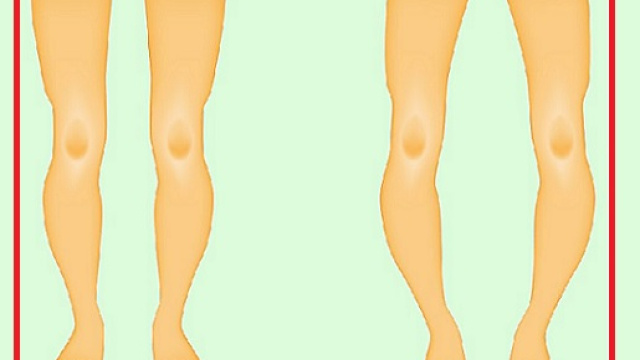
Il rachitismo è una patologia che si manifesta durante l’accrescimento, ovvero prima della saldatura delle epifisi delle ossa lunghe. Sono interessate soprattutto le ossa a più rapido accrescimento, come il cranio, le coste, i polsi, le ginocchia e le caviglie. A causa della malattia si ha una ridotta mineralizzazione delle ossa e un accumulo di matrice non mineralizzata, detta tessuto osteoide.
Normalmente il rachitismo ha origine da un deficit di vitamina D. Ma esistono forme meno frequenti se non piuttosto rare la cui origine è genetica. Ed è questo il caso del rachitismo ipofosfatemico. Questa forma di rachitismo si manifesta con elevati livelli del fattore di crescita FGF23 (Fibroblast Growth Factor 23), una proteina che causa un abbassamento dei livelli plasmatici dei fosfati (ipofosfatemia).
Ed è proprio questa condizione che porta al rachitismo.
La sua origine è in una mutazione di un gene (PHEX) che si osserva in un caso su 20mila. I primi segni compaiono durante i primi anni di vita con manifesta alterazioni scheletriche caratterizzata da ossa deboli, sottili e incurvate. Non rare anche le fratture e anomalie dentali quali eruzione tardiva dei denti, anomalie dello smalto e tendenza allo sviluppo di ascessi spontanei.
La diagnosi è multidisciplinare, con analisi del sangue (ipofosfatemia, elevata fosfatasi alcalina, bassi o normali livelli sierici di vitamina D), delle urine (iperfosfaturia), e radiologiche (insufficiente mineralizzazione ossea).
Arriva un anticorpo monoclonale umano
Burosumab è un anticorpo monoclonale completamente umano anti-FGF23 sviluppato da una società giapponese, Kyowa Kirin, in collaborazione con una californiana, Ultragenyx. Questo è il primo farmaco che abbassa i livelli ematici di FGF23, riportandoli a livelli normali tali da non interferire nello sviluppo/calcificazione delle ossa.
La sicurezza e l’efficacia di Crysvita sono state valutate in quattro studi clinici, somministrando il farmaco ogni due o quattro settimane. La riduzione dei livelli di fosforo si è osservata nel 94% dei pazienti trattati con Crysvita – adulti e adolescenti - rispetto all’8% osservato nel gruppo trattato con placebo. Anche le indagini radiologiche hanno confermato un netto miglioramento nei soggetti trattati con il farmaco rispetto al gruppo di controllo.
Gli effetti collaterali nei bambini sono stati febbre, cefalea, e altri sintomi transitori. Negli adulti anche vertigini, stitichezza, dolori alle gambe. In tutti i casi una diminuzione della vitamina D. Solo negli Stati Uniti il rachitismo XLH colpisce 3mila bambini e 12mila adulti. La loro aspettativa di vita è normale ma, nella fase dello sviluppo, questi pazienti devono prendere sali di fosfato inorganico e metaboliti della vitamina D (calcitriolo). Tutti interventi che comunque richiedono un continuo monitoraggio di altri parametri come la calcemia.
Ora questi pazienti potranno disporre di un farmaco innovativo come Burosumab che agisce sulla causa della malattia, ovvero abbassando i livelli di FGF23. Una condizione più favorevole dal punto di vista della gestione del paziente.