Con oltre 5.000 nuovi casi ogni anno, con un’età media di 68 anni e in lieve prevalenza uomini, il mieloma multiplo continua ad essere un tumore che spaventa e che viene affrontato con chemioterapia, radioterapia e trapianto, autologo o eterologo, di cellule staminali. Importanti novità arrivano da San Diego dove nei primi giorni di dicembre si è svolto il 60-esimo meeting dell’American Society of Hematology.
Il tallone di Achille del mieloma
Si chiama Daratumumab, nome commerciale Darzalex, della Janssen, l’anticorpo monoclonale anti-CD38 risultato efficace in monoterapia nel trattamento di pazienti adulti con mieloma multiplo.
Il farmaco è stato già approvato a luglio 2013 come orphan drug ovvero farmaco indicato per una malattia rara.
Intanto vari studi clinici, come Castor, Pollux, Maia e Alcyone, hanno continuato a studiare questo farmaco e alcuni dati sono stati presentati al meeting di San Diego. I risultati attualmente disponibili dicono che Daratumumab - in aggiunta alle terapie standard (bortezomib-desametasone o lenalidomide-desametasone), sia nei pazienti di prima diagnosi che nei recidivati - aumenta significativamente sia la sopravvivenza libera da malattia (44,5 mesi nello studio Pollux) che la riduzione della mortalità (56% nel Pollux e 69% nel Castor).
Sono risultati straordinari, mai osservati prima nei trattamenti del mieloma multiplo e l’antigene CD38, una proteina presente su queste cellule tumorali in ogni stadio della malattia, si è rivelata un vero tallone di Achille.
Risultati altrettanto positivi si sono registrati negli studi di fase 3 Maia e Alcyone, dove invece l’efficacia del daratumumab è stata valutata, sempre in associazione alle terapie standard (inibitori del proteasoma e immunomodulatori) in pazienti di prima diagnosi di mieloma. Che non potevano essere sottoposti a trapianto.
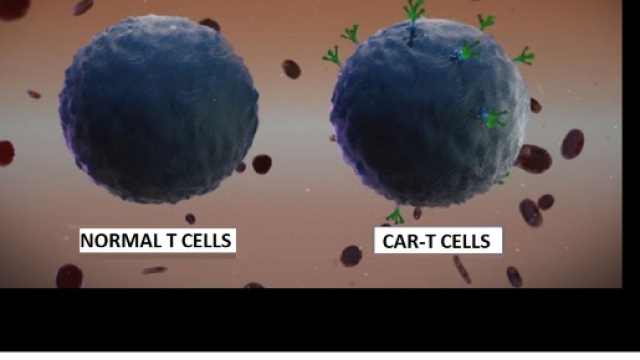
Si sperimenta anche la CAR-T
Sempre la Janssen sta sperimentando quella che rappresenta l’ultima frontiera nella lotta ai tumori: la terapia cellulare Chimeric Antigen Receptor T-cell (CAR-T) diretta contro l’antigene BCMA, un’altra proteina altamente espressa sulle cellule di mieloma. Lo studio clinico di fase 1 e 2, denominato Legend-2, è stato condotto in Cina su 57 pazienti di età media 54 anni.
Tutti erano pazienti con mieloma multiplo refrattario/recidivato considerati in uno stadio di gravità avanzata.
L’88% di questi pazienti ha risposto complessivamente alla terapia. Il 74% ha avuto una risposta completa, ma anche gli altri pazienti hanno avuto una risposta positiva, con aumento della sopravvivenza da 15 a 24 mesi. Negli Stati Uniti, dopo l’approvazione della FDA, sta partendo un altro studio clinico su CAR-T BCMA.
Mieloma, ancora una bestia nera
Secondo gli ultimi dati ISTAT disponibili, pubblicati da “I Numeri del cancro” (AIOM), nel 2017 in Italia ci sono stati 5.800 nuove diagnosi di mieloma, 3.100 tra gli uomini e 2.700 tra le donne. Attualmente la sopravvivenza a 5 anni è del 51% passando da oltre il 70% negli under-50enni a meno del 50% negli ultra-65enni.
E’ un tumore che tende quasi sempre a recidivare, con un enorme impatto clinico, psicologico e anche economico. Quest'ultimo aspetto è stato oggetto di un recente studio di real life, condotto dal Dr. Luca Degli Esposti, direttore generale CliCon. Sono stati analizzati i dati disponibili nei database amministrativi di cinque ASL italiane.
Da questi dati è emerso che un paziente con mieloma multiplo ha un costo annuo di circa 18 mila euro di cui il 55% è per i ricoveri, il 35% per i farmaci e il restante 10% per le cure specialistiche e ambulatoriali. Lo studio ha rivelato che, valutato su base mensile, i costi prevalenti sono nei primi mesi dove si richiede un ricovero in ospedale. Questo è in contrasto con la percezione comune che vedrebbe nei costi dei farmaci la voce di spesa più importante per il trattamento del mieloma.
Un altro picco dei costi si registra quando la malattia recidiva, quando il paziente ricorre nuovamente al ricovero in ospedale per ridefinire una nuova terapia efficace.
Da una parte le nuove terapie dovrebbero offrire maggiori chance di cura per i pazienti, dall'altra dovrebbero contribuire ad abbattere i costi, soprattutto quelli associati alle recidive e ai conseguenti ricoveri in ospedale.